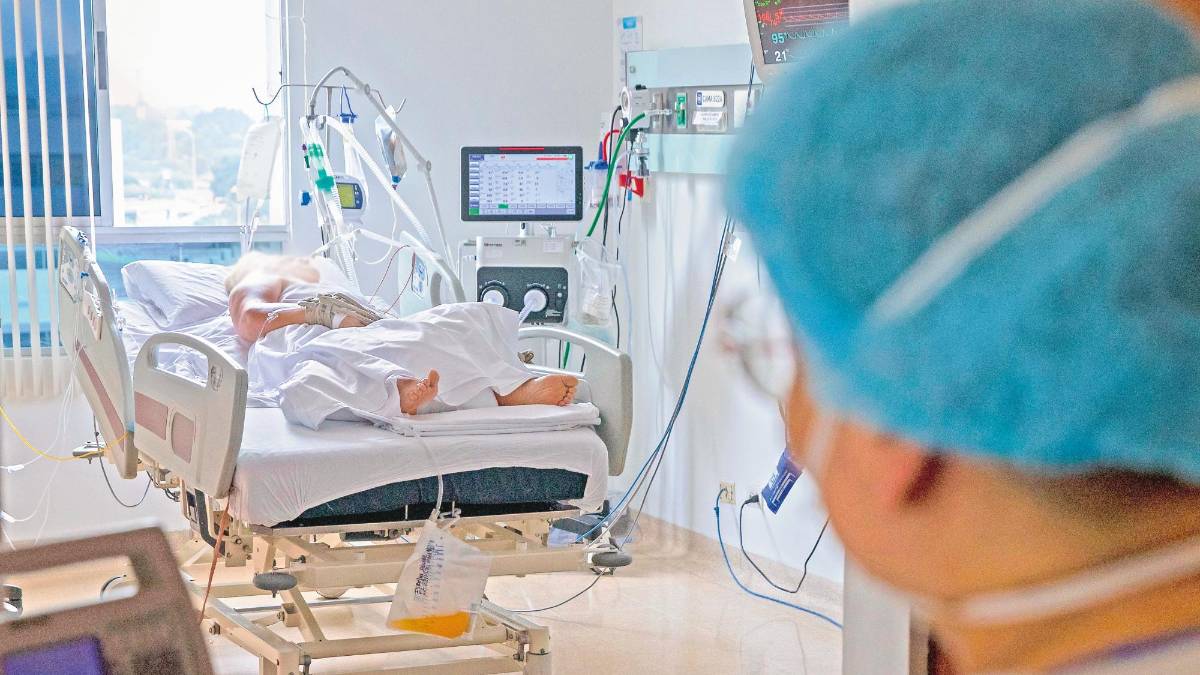
Un dato evidencia el tamaño de la crisis sanitaria que atraviesa el departamento: mientras en los picos del virus de julio y enero el cambio diario de ocupación de camas UCI osciló entre 20 y 15, respectivamente, esta semana este indicador superó las 30, el techo más alto desde que empezó la pandemia. Eso se traduce en que la capacidad de cuidados intensivos alcanzó anoche el 95 %, con apenas 65 camas disponibles.
La actual crisis se evidencia también en el incremento de contagios en Medellín. Mientras en el pico de enero se registraron 3,98 nuevos casos confirmados por 1.000 habitantes cada semana, el lunes alcanzó los 4,43, muy cerca de 5, el nivel crítico. Otro dato: el 1 de marzo el número de casos nuevos fue de 493; el 19 de marzo de 1.007; y ayer llegó a 3.045, la segunda cifra más alta (el 9 de enero fueron 3.117).
La presión que experimenta el sistema de salud llevó a que al menos 12 hospitales y clínicas del Valle de Aburrá, que concentra la mayor parte de las camas de cuidado intensivo (83,9 %: 1.101 de 1.311), se declararan en emergencia grado III al superar el 100 % de su capacidad.
Estas fueron el Hospital San Vicente Fundación, Hospital Pablo Tobón Uribe, IPS Universitaria, Clínica Las Vegas, Clínica Las Américas, Cardio Vid, Clínica CES, Clínica Bolivariana y los hospitales públicos de Envigado, Itagüí, Sabaneta y La Estrella.
“Nos es imposible atender más pacientes, estamos al tope en capacidad de expansión y hemos tenido que buscar espacios en otras ciudades que, aunque han sido solidarias, es difícil trasladar pacientes tan delicados”, contó Lina Vásquez, subdirectora médica de Cardio VID.
Marta Cecilia Ramírez, directora general de la IPS Universitaria, contó que ayer en urgencias llegaron al 130 % de ocupación, en camas hospitalarias al 90 % y en UCI al 100 %. “El personal que antes atendía 110 camas ahora atiende 145, están cansados y frustrados porque sienten que, a pesar de sus esfuerzos, la comunidad bajó la guardia”, anotó.
Por su parte, Andrés Aguirre Martínez, director del Pablo Tobón Uribe, indicó que la capacidad asistencial del hospital está sobredemandada. “Requerimos el apoyo de otras instituciones para mitigar la situación y cierres adicionales de servicios no vitales para reubicar al personal. Hemos cerrado dos quirófanos y consulta externa especializada para poder dar al servicio camas adicionales, convirtiéndolas para pacientes covid”, precisó.
Dos semanas críticas
El gobernador (e) Luis Fernando Suárez dijo ayer que entre 140 y 150 personas están requiriendo diariamente camas de cuidados intensivos, especiales, respiratorios o generales, y que pese a que están al tope en el plan de expansión, no es suficiente.
“Todavía estamos en un momento complejo porque los casos de hoy demandan servicios de salud en los próximos 10 días, eso quiere decir que el sector salud va a seguir al límite por lo menos durante dos semanas”, explicó.
Clara Inés Saldarriaga Giraldo, especialista en cardiología de Cardio VID, sostuvo que el perfil de los infectados es de personas más jóvenes, con deterioro rápido respiratorio. En efecto, mientras en el pico de enero el grupo poblacional mayoritario en UCI era entre los 60 y 70 años, en este nuevo repunte es el grupo entre los 40 y 60.
“No hay camas disponibles y hay un número alto de pacientes con Ecmo (máquina que hace la función de pulmón cuando el paciente está crítico). El oxígeno que se da a pacientes en casas también está escaso. Estamos maniatados”, dijo.
El gobernador Suárez indicó que epidemiólogos, infectólogos y el equipo de la gerencia contra la covid elaboraron proyecciones para tener argumentos técnicos y poder tomar decisiones sobre nuevas medidas restrictivas.
Estas demostraron que los altos niveles de movilidad han propiciado el aumento de contagios. En Semana Santa ese indicador fue del 80 %, y, según los expertos, para reducir la incidencia de contagios es necesario bajar al 65 %.
Por ello, el nuevo paquete de medidas incluye un toque de queda de forma continua desde hoy a las 8:00 p.m. hasta el lunes 12 de abril a las 5:00 a.m.
Regirá en los 10 municipios del Valle de Aburrá; Rionegro, El Santuario, Marinilla, El Retiro, Guarne, La Ceja, El Carmen del Viboral, San Vicente Ferrer, La Unión, en Oriente; y en los municipios más cercanos del Occidente: Santa Fe de Antioquia, Sopetrán, San Jerónimo, Armenia y Ebéjico.
El resto de municipios tendrá cierre nocturno con toque de queda desde las 8:00 p.m. hasta las 5:00 a. m. cada día. Se mantienen las medidas de ley seca y el pico y cédula en todo el departamento.
Se mantienen las excepciones laborales, el acceso al servicio de salud, la compra de insumos, domicilios y los partidos de fútbol a puerta cerrada. También se permitirá la movilización de personas que estén agendadas para vacunación con un acompañante. La circulación por vías nacionales y departamentales está permitida y los aeropuertos estarán en servicio.
Desde el lunes 12 de abril habrá toque de queda todos los días en todo el departamento desde las 8:00 p.m. hasta las 5:00 a. m. hasta el lunes 19 de abril, sin embargo, Suárez dijo que las proyecciones que hizo el equipo de especialistas indican que lo ideal sería mantener las medidas restrictivas en el modelo 4/3 (cuatro días de cierre por tres de apertura) el resto de abril.
En todo caso, el próximo martes se realizará una evaluación para definir si se aplica nuevamente el toque de queda durante el fin de semana del 17 y 18 de abril.
Suárez le insistió a los antioqueños seguir con los cuidados y con la rigurosidad de los protocolos de bioseguridad y le pidió al sector empresarial adoptar medidas de teletrabajo y flexibilización de horarios para no generar el nivel de aglomeración evidenciado en el metro.
Carlos Esteban Jaramillo Zuluaga, director (e) de Fenalco Antioquia, confirmó que con los asociados están promoviendo alternancia de horarios y el inicio del comercio desde las 8:00 a.m. o antes. Pidió ayuda del gobierno para ofrecer a los empleados de las empresas la posibilidad de movilizarse desde sus lugares cercanos de vivienda a sus puestos de trabajo. “La Policía cuenta con buses que podrían poner a disposición de las empresas y de esta manera ayudar al control de aforos en los sistemas de transporte”, sugirió.
Expansión a tope
Según el gobernador, la aspiración es llegar a 1.335 camas UCI (anoche había 1.311) en los próximos días. Según el alcalde Daniel Quintero, Medellín alcanzó ayer, a las 3:57 p.m., 954 camas UCI, luego de que la Clínica Fundadores habilitara 14 camas. Prometió alcanzar las 980 en la noche.
En la Clínica de la 80, según la secretaria de Salud Andree Uribe Montoya, se abrirán 40 camas más para tener 190 camas hospitalarias. Adicionalmente, dijo Uribe, la ciudad activará 34 unidades de cuidados respiratorios intensivos y 160 camas con configuración hospitalaria.
Para Jéssica Giraldo Castrillón, médica epidemióloga clínica y docente investigadora de la Universidad CES, si bien se tienen que expandir las camas UCI durante esta etapa crítica, la única solución es evitar que los pacientes lleguen allá. “Hoy tenemos ocupaciones más altas a pesar de que tenemos más camas y aún así no damos abasto. El día que tengamos 3.000 camas, 3.000 se llenan y se superan si no tratamos la causa”, advirtió.
Añadió que esto trae un problema adicional porque activar una cama es complejo, es costoso y cada una necesita seis profesionales con entrenamiento certificado: auxiliar, enfermera, médico, terapeuta respiratorio y especialista, entre otros.
Asignación de camas UCI
Durante la declaratoria de la alerta roja hospitalaria, durante la cual está Antioquia, el Centro Regulador de Urgencias y Emergencias (Crue) departamental es el encargado de mantener el control de la oferta y disponibilidad de unidades de cuidado intensivo e intermedio de las IPS públicas y privadas.
Según el lineamiento técnico de la Seccional de Salud de Antioquia, es el Crue el que direccionará al paciente teniendo en cuenta la disponibilidad y saturación del servicio requerido.
Por eso erróneamente se ha afirmado que la vida de las personas queda en manos del personal de la salud, por lo que doctores, enfermeros, auxiliares y demás han sido víctimas de discriminación, inculpación y hasta agresiones.
Como explicó la epidemióloga Giraldo, “no jugamos a ser Dios y a elegir con una varita mágica quién sobrevive. No somos culpables”.
Para Santiago Henao Villegas, consejero nacional de Bioética y docente investigador de la Universidad CES, el peligro de esas afirmaciones es que constituyen información falsa que termina por afectar a los médicos y su toma de decisiones.
“Nadie dice quién vive y quién muere, tenemos que confiar en el criterio de profesionales que, a partir de las condiciones de cada paciente, buscan priorizar y adaptar tratamientos. Esta presión moral los va a llevar al síndrome de desgaste profesional a partir, también, de la saturación en sus cargas laborales”.
Con esto concuerda Giraldo. “La ‘sustoterapia’ es contraproducente y solo perjudica a los médicos que tienen, al mismo tiempo, hasta 15 personas o más en estados críticos. Esas afirmaciones nos desvirtúan y deshumanizan a nosotros y a nuestros pacientes. Hicimos un juramento hipocrático de preservar la vida ante todo y buscamos evitar la muerte”.
Marta Cecilia Ramírez, directora general de la IPS Universitaria, mencionó que en la León XIII, donde la ocupación de urgencias está en el 130 %, la de UCI en el 100 % con 12 pacientes a la espera de cama y los pasillos ocupados con camillas adicionales, los médicos están tristes y sienten el mismo estigma.
Eventualmente se agotarán las camas en el país y los comités tendrán que decidir a quiénes se les puede apropiar todo el recurso y quiénes tendrán opciones adaptadas sin un ventilador que los mantenga con vida, continuó Ramírez.
¿Quién y cómo decide?
Henao Villegas explicó que los comités bioéticos surgieron desde los 70 en Estados Unidos con el objetivo de apoyar al equipo asistencial en la toma de decisiones. Hoy, en Colombia y Antioquia, cuando “se atraviesan dilemas porque hay muchos pacientes y pocas camas y se vulnera el principio de justicia”, la toma de decisiones es fundamental y, por eso, se implementaron estos equipos.
Giraldo agregó que no todas las instituciones de salud cuentan con ellos, sobre todo no las más pequeñas y Henao dijo que algunas “no tienen regularidad en sesiones o les falta capacitación”.
“Por eso se ha centralizado la constitución de estos equipos en las autoridades sanitarias locales y departamentales”, dijo Giraldo.
Así, el Consejo Nacional de Bioética, desde marzo del año pasado, ha trabajado con las administraciones locales en crear simulaciones y capacitarse para la respuesta. “Elaboramos protocolo de toma de decisiones para priorizar recursos y pacientes”, continuó Henao.
Estos equipos cuentan con profesionales con formación en bioética, en ciencias humanas (como psicología) y en leyes y derecho médico, además de un representante de los usuarios.
El comité se encarga de hacer acompañamiento a los médicos, asesorarlos, fortalecer su formación en la toma de decisiones y en la creación de protocolos, pero es el personal de la salud el encargado, en última instancia y con esas herramientas, de elegir los pasos a seguir. Apoyan en momentos de presión y en la selección de criterios para que estos no se sientan solos.
La guía, por su parte, no indica que se deben priorizar pacientes más jóvenes sobre los de más edad, sino que analiza las comorbilidades, el pronóstico de vida y la situación actual de cada enfermedad para otorgar tratamientos a seguir y equipos.
“Puede haber uno de 30 años que no tiene tanta expectativa de vida como uno de 60 años que sí. Si el de 30 tuvo un evento de no retorno, como una falla renal aguda de la que será difícil que sobreviva, se priorizan esos equipos para uno que, aunque tenga 80 años, sí está respondiendo al tratamiento”, dijo Giraldo.
El criterio no juzga ni la edad, ni la personalidad, ni el pasado de las personas, continuó. “Nos dicen que cómo preferimos salvar al ladrón y no a la víctima, pero no es así. Lo que hacemos es intentar salvarlos a ambos teniendo en cuenta su condición actual”.
Lo que pasa, explicó la epidemióloga, es que antes de la pandemia, cuando se tenía toda la disponibilidad de recursos, a esa persona que eventualmente moriría se le podía dejar conectada sabiendo que estaba en una condición irreversible, como una trombosis severa o muerte cerebral.
Hoy, sin embargo, dada la escasez de recursos, no se puede esperar sino que si llega alguien que requiere esos mismos equipos pero que tiene mayor probabilidad de supervivencia, se prioriza, “sin querer decir que dejaremos desamparado al que está en condición de no retorno. Solo adaptamos los equipos”.
Aquí vuelve a entrar el comité, que se asegura de que la condición sí sea irreversible y que no es una decisión equivocada tomada a partir del estrés o el agotamiento. “Se verifican los criterios y se apoya la elección. Todo esto es diferente a decir quién vive y quién no”, puntualizó Giraldo.
Contó, además, que estas afirmaciones envían mensajes subliminales: “Pareciera que para la gente las personas mayores no valen, pero somos una población envejecida y todos tenemos un abuelo o una madre por la que nos preocupamos. Además, parece que se privilegia la juventud”, cuando lo que los médicos y comités hacen es valorar la condición clínica, el pronóstico y la probabilidad de sobrevivir
140
personas, al menos, están necesitando diariamente camas especializadas o de cuidado general en Antioquia: Suárez.
95,04 %
es la ocupación actual de camas UCI en el departamento. Son 1.246 de 1.311 las que están siendo utilizadas: CRUE.
516.856
vacunas llegaron al departamento de Antioquia para el personal de la salud y adultos mayores: Suárez.
Escanee el código QR para ampliar información sobre las excepciones que regirán en el departamento a partir de las nuevas medidas de restricción anunciadas por la Gobernación.




















 Regístrate al newsletter
Regístrate al newsletter