Coronavirus, cuarentenas, apertura y autocuidado. Esas cuatro palabras pueden resumir los últimos 212 días de Colombia, luego de haber detectado el covid-19 en el país, aquel viernes 6 de marzo.
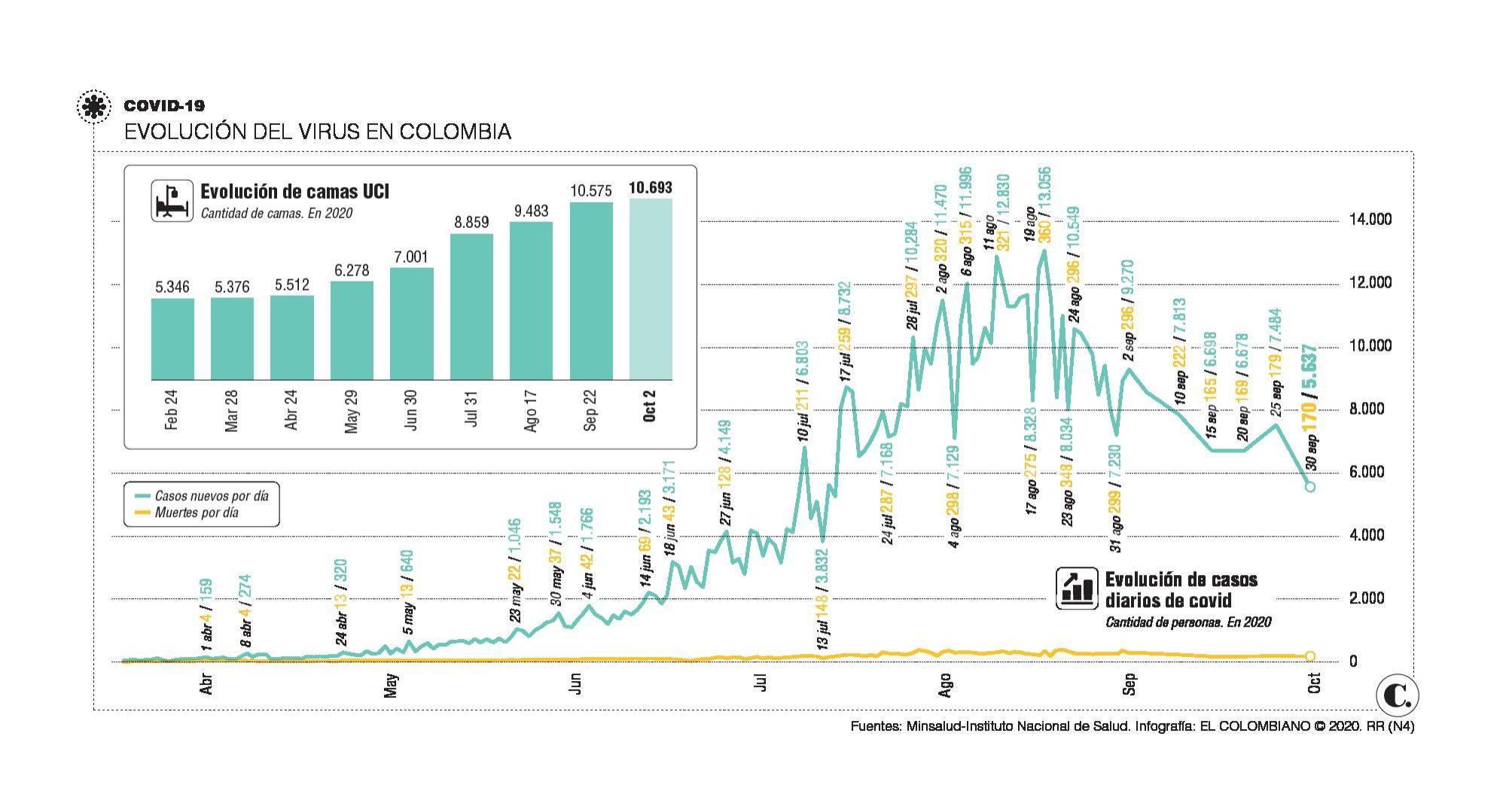
Transcurrido este tiempo es necesario dar una mirada a las estrategias implementadas para enfrentar la pandemia, que hasta el momento ha causado la muerte de 26.397 personas y 841.531 contagios, de los cuales 59.342 están activos, según el Instituto Nacional de Salud, con corte hasta el pasado viernes a las 6:00 de la tarde.
En el mundo, con el mismo corte y de acuerdo con la Organización Mundial de la Salud (OMS), se tiene reporte de al menos 1,025 millones de personas fallecidas y 34,4 millones de contagios.
Entre las primeras medidas adoptadas, el presidente Iván Duque decidió, desde el lunes 16 de marzo, cerrar las fronteras marítimas y terrestres con los países de la región, mientras que desde el 23 de ese mes, bloqueó la llegada de vuelos internacionales. Luego, el 25 de marzo, el país entró en una cuarentena estricta, la cual solo permitía la movilidad de quienes trabajaran en servicios esenciales, como personal de salud y alimentos, por ejemplo.
Así se ha movido
El primer caso positivo del país fue una mujer, de 19 años, y procedente de Milán (Italia), registrado en Bogotá, y la primera muerte fue el 16, en Cartagena. Se trató de un taxista de la ciudad, que transportó a un grupo de turistas y contrajo el virus.
Aunque la capital del país fue la primera en detectar el virus, la región que inicialmente entró en crisis con el coronavirus fue Amazonas.
Principalmente, por sus dificultades en el sistema de salud y, según epidemiólogos de campo en la zona, como Antonio Alvarado, por la frontera con Brasil, ya que hay familias que, por ejemplo, tienen la sala de la casa en Colombia, pero el patio en el país vecino.
Frente a este panorama, el ministro de Salud, Fernando Ruiz Gómez, ha dicho que el primer momento del virus que se vivió en Leticia tuvo que ver con los efectos de la pandemia en Brasil y que llegó con un comportamiento similar al de ese país, “muy rápida, alta y un impacto altísimo”.
De igual manera, explicó que un segundo momento se vivió en Tumaco, Buenaventura, Quibdó, Cartagena y Barranquilla; y ahora se presenta una tercera ola en Bogotá, Medellín y Cali, que empezó a sentirse también en Bucaramanga, Cúcuta, Popayán y Pasto. Y esperan, para mediados de octubre, que el pico de casos se empiece a registrar en las ciudades del Eje Cafetero y “en municipios pequeños donde la afectación ha sido muy baja”.
En términos de velocidad de contagio, conocido técnicamente como Rt, que mide el número de personas que se pueden contagiar por cada caso positivo, el 26 de abril se ubicó en 2,66, su pico más alto. Sin embargo, con la intervención del gobierno, tanto en ampliación de camas UCI y enviando personal, se logró controlar la pandemia.
El viernes, por ejemplo, el Rt de Amazonas era 0,99, el más bajo en la actualidad en el territorio nacional, mientras que Florencia tenía el Rt más alto, con 1,19, seguida de Montería (1,17), Sincelejo (1,16), Valledupar (1,16) y Cúcuta (1,15).
Sobre este indicador, vale recordar lo que ha explicado Carlos Trillos, médico cirujano, con maestría en epidemiología y docente de la Escuela de Medicina y Ciencias de la Salud de la Universidad del Rosario, quien mencionó que “el Rt, permite mirar el efecto de las medidas no farmacológicas implementadas en el manejo de pandemia como los aislamientos, cuarentenas y distanciamiento social, entre otros, y ayuda a direccionar de manera racional las estrategias a implementar en los territorios, al combinarlo con otros indicadores epidemiológicos relacionados con la dinámica de transmisión viral”.
Al revisar la particularidad del virus en el país, pues no ha provocado un impacto uniforme en las regiones, Carlos Agudelo, epidemiólogo e infectólogo de la Clínica Universitaria Bolivariana y del hospital San Vicente Fundación de Rionegro, explica que se puede analizar desde varios aspectos, como la adherencia a las medidas aplicadas, los ingresos económicos de las personas y las respuestas de las autoridades a la presencia del virus en sus ciudades: “Las curvas no fueron sincrónicas y por eso se explica que en Leticia, Bogotá, Barranquilla y, en general, en las ciudades se diera de forma diferente”.
Por ello, el infectólogo Carlos Álvarez, delegado por la OMS para los estudios clínicos en Colombia y asesor del presidente Duque para el manejo de la pandemia, recuerda que, mientras el virus siga circulando, haya personas susceptibles y no exista una vacuna, el covid-19 seguirá siendo un riesgo para el país.
¿Qué ha pasado?
Entre las estrategias empleadas, para empezar, los analistas recuerdan la cuarentena estricta del 25 de marzo, la cual consideran como una decisión por lo menos acertada.
En ese cierre inicial, prácticamente quienes realizaban actividades consideradas esenciales, como el personal médico, el suministro de medicamentos y alimentos, estaban exceptuados de la prohibición de movilizarse por cualquier calle del territorio.
Johnattan García Ruiz, magíster en salud pública de Harvard, sostiene que, en general, “las cuarentenas buscaron mitigar el impacto del virus”, es decir, que la velocidad del contagio se saliera de control y provocara un colapso del sistema de salud, como sucedió en países como Francia, España o Estados Unidos. “Hay que decir es que hubo previsión”, agrega García Ruiz.
Lo mismo plantea Andrés Aguirre, director del Hospital Pablo Tobón Uribe, al señalar que al realizar un confinamiento temprano, se logró evitar un aumento en el número de muertes que a hoy, por ejemplo, lo sigue dejando bien parado en la región, pues el país tiene una tasa de 478 decesos por millón de habitantes, mientras que en Perú el indicador es de 952, en Chile de 643 y en Brasil, de 618.
“Escaló las Unidades de Cuidado Intensivo (UCI), donde el apoyo privado fue esencial”, dice Aguirre. Al respecto, el ministro de Salud, ha dicho que las cuarentenas se hicieron para “ganar tiempo” en aras de ampliar las capacidades de sistema de salud y frenar la velocidad del contagio del virus, tal como sucedió.
Y, según las cifras, se logró. El 24 de febrero había 5.436 camas en Unidades de Cuidado Intensivo (UCI), se alcanzaron 9.483 al 17 de agosto y, hasta el viernes pasado, ese indicador ascendió a 10.693, según Minsalud (ver infográfico).
Al respecto, Yessica Giraldo Castrillón, epidemióloga de la Universidad CES, destaca que la medida de cuarentena marcó la diferencia frente a los escenarios que se vieron en países europeos. “Logramos que hoy no se tuviera un pico sino una meseta, que es por donde estamos transitando en la actualidad”.
Además, destaca Giraldo Castrillón, una pandemia no “es fácil de manejar”, pero lo más importante era salvaguardar vidas y aumentar capacidades, algo que se alcanzó en Colombia. “Se expandió lo más que se pudo la capacidad de atención de los hospitales, hubo capacitación al personal de salud y se adquirieron elementos tecnológicos”, comenta la analista.
Otro de los logros que se destacan es el aumento de capacidades de diagnóstico del virus. En marzo, el país solo las procesaba en Bogotá, con los laboratorios del Instituto Nacional de Salud (INS), pero hoy se cuenta con una capacidad de procesar hasta 54.681 pruebas PCR (moleculares) en 119 laboratorios del país.
“Esa adaptación fue uno de los grandes aciertos en materia de diagnóstico”, sostiene García Ruiz, quien también destaca otras estrategias, como la de Bogotá, que adecuó el centro de ferias y eventos Corferias, como un hospital transitorio, de manera preventiva en caso de que el sistema de salud colapsara en la capital. Aunque llegó a tener una ocupación de UCI de hasta el 90 %, el sistema, según la alcaldesa, Claudia López, no colapsó en el primer pico.
Una perspectiva similar tiene Andrés Vecino, investigador de salud pública de la Universidad Johns Hopkins, quien sostiene que las decisiones de Colombia han sido acertadas y recuerda que las capacidades técnicas, ganadas por haber enfrentado otros brotes en los últimos 10 años como malaria, sarampión, dengue, zika o chikunguya, le permitierondar ese paso hacia la ampliación de capacidades. “Se ha tenido capacidad para tomar decisiones, no tanto para rastrear casos, que en el corto y mediano plazo es el gran desafío para Colombia”, dice el investigador.
Pudo ser mejor
Pese a que el panorama se vislumbra positivo, los analistas señalan que ha habido errores, principalmente en la comunicación de la estrategia y los pulsos de poder entre el gobierno nacional y los alcaldes.
En abril, por ejemplo, al ver que las principales ciudades estaban adoptando medidas propias para controlar la salida a las calles de la ciudadanía, el Ministerio del Interior salió al paso, y ordenó que todas las medidas que tomaran, primero debían ser consultadas y avaladas por el Mininterior y el Minsalud.
Por ejemplo, García Ruiz menciona que “la integración entre lo local y nacional no fue un trabajo armónico y las ciudades empezaron a hacer lo que quisieron con políticas propias, lo que demostró falta de liderazgo del Gobierno Nacional”.
Otro caso identificado por los analistas como errores cometidos fue la demora en la entrega de resultados de pruebas de coronavirus. García Ruiz se lo adjudica a las EPS, que tardaban en entregar los resultados.
Incluso, según la Procuraduría General y la Superintendencia Nacional de Salud, denunciaron casos en los que la prueba tardó hasta 72 días para ser entregada o como le sucedió al médico Juan Useche en Amazonas, a quien no le han entregado el resultado de la prueba, pese a que se la hicieron en junio.
Augusto Galán, director del observatorio Así vamos en salud, asegura que, si bien los cierres frenaron la velocidad de contagio, las realidades sociales y económicas no permitieron que toda la población se encerrara para cuidarse. “La protección social en términos de seguro de desempleo, formalización laboral y educación para el trabajo, demostró debilidades muy rápidamente, llevando a millones a niveles de pobreza nuevamente”, destaca Galán.
Su visión no es alejada de la realidad y basta con revisar los informes recientes publicados por el Departamento Administrativo Nacional de Estadística (Dane). Estos muestran que la economía cayó 15,7 % entre marzo y junio de 2020, producto de las cuarentenas, mientras que en desempleo el indicador fue del 20,2 %, con 4,15 millones de personas que perdieron su trabajo en agosto.
Por su parte, la epidemióloga de la Universidad CES sostiene que, además de las dificultades en lo local, las fallas también se han registrado desde la Organización Mundial de la Salud.
“En una crisis sanitaria es clave la comunicación, porque una mala comunicación afecta la toma de decisiones en la salud”, agrega la analista, quien precisa que aunque se habla del autocuidado, las campañas de sensibilización frente al virus no fueron efectiva.s
“No es algo que se aprenda de la noche a la mañana, y eso lo estamos viendo hoy en sus consecuencias: Son muchos los que piensan que estamos pospandemia, pero aquí eso no ha pasado; las personas están pensando más en ir a fútbol, bailar y tomar licor. Aún es muy difícil que la gente entienda el riesgo del virus”.
¿Qué viene?
Francisco Javier Díaz, virólogo de la Universidad de Antioquia, señala que “nadie lo sabe con certeza”, pues “hay que ser creativos para idear formas de reducir el contagio sin parar la economía, el trabajo, la educación, pero no conozco fórmulas mágicas”.
No obstante, Díaz asegura que Colombia tiene la ventaja de conocer lo que han hecho otros países donde, por ejemplo, los rebrotes ya se están dando. En este punto, vale la pena mencionar el caso de Madrid (España), donde la semana pasada debieron regresar a aislamientos estrictos, con excepción de quienes debían salir a trabajar o estudiar, pues el repunte de casos ha tenido un pico mucho más alto que el registrado en la primera ola de casos.
Frente a esto, Álvarez, el delegado de la OMS en el país, menciona que “no estamos exentos a un nuevo crecimiento del número de casos; y así haya disponibilidad de UCI y se aseguren todas las prestaciones necesarias, las personas seguirán falleciendo”, especialmente porque hay personas vulnerables.
Por esto, el director del Pablo Tobón señala que sería un error si se canta victoria en este momento, “porque la mayoría de la población sigue siendo susceptible y apenas se van a comenzar los estudios de prevalencia”, como el que inició el pasado lunes en Leticia, que busca medir el nivel real de afectación del virus, si hay inmunidad y cuáles son las características particulares de la población infectada.
Con este panorama, mientras en Colombia avanza el ensayo clínico de la vacuna contra el covid elaborada por Janssen, que tendrá por lo menos 3.600 voluntarios del país, y tras oficializar la participación del país en el mecanismo Covax, promovido por la OMS para que las naciones puedan acceder a compras de vacunas, según los analistas, el desafío se concentra en que la estrategia a través del Programa de Pruebas, Rastreo y Aislamiento Selectivo Sostenible (Prass) sí se cumpla, pues permitirá hacer rastreo a identificación de casos sospechosos para poder confirmarlos con una prueba.
“Ante síntomas o sospecha, lo mejor es el aislamiento voluntario”, recuerda el ministro Ruiz Gómez, quien insiste en las tres recomendaciones básicas para evitar el contagio, como el lavado de manos frecuente, el uso del tapabocas y evitar las aglomeraciones.